

10. Januar 2023 von csp

Entwicklung eines Programms zur Fatigue-Früherkennung bei Krebs am Deutschen Krebsforschungszentrum (DKFZ)
MERLIN-Studie
Manche Krebspatient:innen kommen im Laufe der Erkrankung und Behandlung an einen Punkt körperlicher, emotionaler oder geistiger Erschöpfung. Dieses Syndrom, das als Fatigue (gesprochen: "Fatieg") bezeichnet wird, tritt während einer Krebstherapie häufig auf, dauert manchmal auch nach Ende der Therapie an und geht mit Beeinträchtigungen der Lebensqualität einher. Dennoch bleibt Fatigue oft unerkannt und somit unbehandelt. Von Patient:innen gemachte Angaben, wie wir sie in der MERLIN-Studie erheben, leisten einen wertvollen Beitrag zur Entwicklung eines effektiven Programm zur Fatigue-Früherkennung, das künftig allen Betroffenen zur Verfügung stehen soll. Bei MERLIN handelt es sich um eine reine Online-Studie, bei der die Teilnehmenden in regelmäßigen Abständen Fragebögen beantworten. Es können deutschlandweit Krebspatient:innen teilnehmen, die am Anfang einer Krebstherapie stehen oder diese bald beginnen werden. Teilnehmende erhalten im Rahmen der Studie Informationen und Tipps zum Umgang mit Fatigue sowie Hinweise zu Anlaufstellen, an die sie sich jederzeit wenden können. Weitere Informationen finden Sie auf dem unten verlinkten Flyers und/oder auf der Website: merlin.dkfz.de.
23. März 2021 von csp
iuvando ist ein unabhängiges Rechercheportal für Krebspatienten,  die von neuen Wirkstoffen und Therapien profitieren möchten, wie sie im Rahmen von klinischen Studien angeboten werden. iuvando erstellt einen personalisierten Suchbericht und kann von Patienten und Ärzten direkt kontaktiert werden. Der Service ist für Patienten kostenlos.
die von neuen Wirkstoffen und Therapien profitieren möchten, wie sie im Rahmen von klinischen Studien angeboten werden. iuvando erstellt einen personalisierten Suchbericht und kann von Patienten und Ärzten direkt kontaktiert werden. Der Service ist für Patienten kostenlos.
16. September 2018 von (eingestellt von csp)
 Der Begriff Schulmedizin etablierte sich bereits in der zweiten Hälfte des 19. Jahrhunderts und stellt eine Abgrenzung zur Homöopathie und Naturheilkunde dar. Heute wird die Schulmedizin auch als „wissenschaftlich orientierte“ Medizin bezeichnet. Das Prinzip der Schulmedizin ist, die Wirkung von therapeutischen Maßnahmen, wie z.B. Arzneimitteln, wissenschaftlich zu belegen. Eine gute Möglichkeit hierfür stellen sogenannte „klinische Studien“ dar.
Der Begriff Schulmedizin etablierte sich bereits in der zweiten Hälfte des 19. Jahrhunderts und stellt eine Abgrenzung zur Homöopathie und Naturheilkunde dar. Heute wird die Schulmedizin auch als „wissenschaftlich orientierte“ Medizin bezeichnet. Das Prinzip der Schulmedizin ist, die Wirkung von therapeutischen Maßnahmen, wie z.B. Arzneimitteln, wissenschaftlich zu belegen. Eine gute Möglichkeit hierfür stellen sogenannte „klinische Studien“ dar.
Klinische Studien: Ein wesentlicher Bestandteil in der Arzneimittelforschung
 Die Entwicklung eines Arzneimittels ist ein langer Prozess und dauert ungefähr zehn bis 15 Jahre. Die zweite Hälfte dieser Zeit nehmen klinische Studien in Anspruch, bei denen ein neues Medikament zum ersten Mal an Menschen getestet wird. Für jede Studie ist die Zustimmung der zuständigen nationalen Behörde(n) und der Ethik-Kommissionen nötig. Ethik-Kommissionen bestehen aus erfahrenen Medizinern, Theologen, Juristen und Laien. Sie wägen ab, ob und unter welchen Auflagen eine geplante Studie aus ethischer, medizinischer und rechtlicher Sicht durchgeführt werden kann. Sie achten dabei insbesondere auf den Schutz der Studienteilnehmer.
Die Entwicklung eines Arzneimittels ist ein langer Prozess und dauert ungefähr zehn bis 15 Jahre. Die zweite Hälfte dieser Zeit nehmen klinische Studien in Anspruch, bei denen ein neues Medikament zum ersten Mal an Menschen getestet wird. Für jede Studie ist die Zustimmung der zuständigen nationalen Behörde(n) und der Ethik-Kommissionen nötig. Ethik-Kommissionen bestehen aus erfahrenen Medizinern, Theologen, Juristen und Laien. Sie wägen ab, ob und unter welchen Auflagen eine geplante Studie aus ethischer, medizinischer und rechtlicher Sicht durchgeführt werden kann. Sie achten dabei insbesondere auf den Schutz der Studienteilnehmer.
Mit klinischen Studien versuchen Forscher, die Wirkungsweise von Arzneimitteln im menschlichen Körper zu verstehen und ihre Wirksamkeit zu beweisen. Dabei gilt: Je mehr Menschen oder Probanden an einer solchen Studie teilnehmen, desto sicherer lassen sich Wirkung oder Nebenwirkung begründen. Alle unerwünschten Nebenwirkungen werden genauestens dokumentiert. Dadurch lässt sich der mögliche gesundheitliche Nutzen mit dem Risiko ins Verhältnis setzen und Maßnahmen einleiten, um die Sicherheit der Studienteilnehmer zu gewährleisten. Um Verzerrungen oder persönliche Einflussnahme in der Studie zu vermeiden, wissen weder der Studienteilnehmer noch der Arzt, welcher Patient ein Placebo („Scheinmedikament“) und welcher Patient das Studienmedikament erhält (sog. doppelte Verblindung). Auch über die laufenden Ergebnisse wissen weder Unternehmen noch Ärzte Bescheid.
Der Placeboeffekt
Placebo ist lateinisch und bedeutet: „Ich werde gefallen“. Der Placeboeffekt ist der positive Effekt einer „Scheinbehandlung“, also z.B. eine Tablette ohne Wirkstoff (Placebo). Unter Forschern herrscht Einigkeit, dass es den Placeboeffekt gibt, aber nicht, wie genau ein Placebo im Menschen wirkt. Man nimmt an, dass die Psyche eine wichtige Rolle spielt. Die Homöopathie ist wohl das bekannteste Beispiel für den Placeboeffekt. In Studien konnten homöopathische Arzneimittel nicht mehr Nutzen zeigen als Placebos. Es lässt sich aber feststellen, dass die Zuwendung und Zeit des Arztes für seinen Patienten bei der Placebowirkung einen bedeutenden Anteil hat.
Auch in klinischen Studien sind Placebos sehr wichtig. Denn die Wissenschaftler müssen beweisen, dass ein Medikament besser wirkt als die bereits positive Wirkung eines Placebos. Nur selten werden neue Medikamente mit Placebos alleine verglichen. Für eine klinische Studie muss immer sichergestellt werden, dass Studienteilnehmer, die nicht den neuen Wirkstoff erhalten, nicht schlechter gestellt sind als Patienten außerhalb der Studie. So ist es in der Forschung üblich, das neue Arzneimittel mit der aktuellen Standardtherapie gegen die spezielle Krebsart zu vergleichen.
Die Alternativmedizin im Vergleich zur Schulmedizin
 Das Ziel in der Erforschung eines neuen Medikaments ist die Zulassung bei einer staatlichen Behörde. Um die Zulassung zu erhalten, muss ein pharmazeutisches Unternehmen genau begründen, wie und weshalb ein neues Medikament wirkt und welche Nebenwirkungen auftreten könnten. Die Grundlage sind die klinischen Studien. Die behördliche Zulassung wird nur bei einem positiven Nutzen-Risiko-Verhältnis auf Grundlage der klinischen Studien erteilt. Dabei darf kein Zweifel an der wissenschaftlichen und statistischen Aussagekraft bestehen. Dies ist auch der Grundgedanke der Schulmedizin. Ihr Ziel ist es, Medikamente und Therapien einzusetzen, deren Wirksamkeit wissenschaftlich belegt ist. Zum Beispiel durch die behördliche Zulassung und die entsprechenden klinischen Studien .
Das Ziel in der Erforschung eines neuen Medikaments ist die Zulassung bei einer staatlichen Behörde. Um die Zulassung zu erhalten, muss ein pharmazeutisches Unternehmen genau begründen, wie und weshalb ein neues Medikament wirkt und welche Nebenwirkungen auftreten könnten. Die Grundlage sind die klinischen Studien. Die behördliche Zulassung wird nur bei einem positiven Nutzen-Risiko-Verhältnis auf Grundlage der klinischen Studien erteilt. Dabei darf kein Zweifel an der wissenschaftlichen und statistischen Aussagekraft bestehen. Dies ist auch der Grundgedanke der Schulmedizin. Ihr Ziel ist es, Medikamente und Therapien einzusetzen, deren Wirksamkeit wissenschaftlich belegt ist. Zum Beispiel durch die behördliche Zulassung und die entsprechenden klinischen Studien .
Das unterscheidet sie von der Alternativmedizin (bzw. Komplementärmedizin). Behandlungsmethoden oder -mittel aus der Alternativmedizin müssen nicht zugelassen werden. In der Regel werden auch keine klinischen Studien durchgeführt. Befürworter alternativer Behandlungs- und Diagnoseverfahren lehnen die Untersuchung ihres Ansatzes nach anerkannten wissenschaftlichen Standards oft ab. Die Wirkungen werden oft mit Beispielen von Heilung begründet, die auch durchaus auftreten können.
Eine 2017 geführte Diskussion um Methadon in der Krebstherapie stellt ein praktisches Beispiel dar:
Im April 2017 wurde in den Medien von zwei Patientinnen berichtet, dass sich der Krebs mit der zusätzlichen Einnahme von Methadon zur Chemotherapie zurückgebildet hatte. Auch weitere, einzelne Berichte deuten auf eine positive Wirkung von Methadon hin. Hingegen finden sich auch Berichte mit schlimmen Folgen bzw. Tod nach Methadon-Einsatz bei Krebspatienten. Hier wird das Problem deutlich: Es gibt einzelne, subjektiv verfasste Berichte von Patienten und Wissenschaftlern über den Einsatz von Methadon. Diese Einzelberichte lassen sich jedoch nicht auf die Allgemeinheit übertragen – weder die positiven noch die negativen. Nur anhand einer objektiven Studie und vielen Teilnehmern ist es möglich eine valide Aussage zu treffen, ob das Schmerzmedikament eine positive, negative Wirkung oder vielleicht keine nachweisbare Wirkung auf den Krebspatienten hat. Die gleiche Nachweisproblematik findet sich auch in den Ansätzen der Alternativmedizin.
Die Schulmedizin und der Kampf gegen den Lungenkrebs
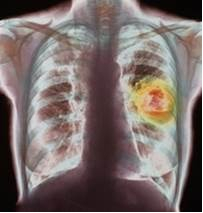 In der Schulmedizin gab es in den vergangenen Jahren enorme Fortschritte in der Therapie des Lungenkrebses. Durch großen Forschungsaufwand konnten zahlreiche neue zielgerichtete Wirkmechanismen in klinischen Studien bewiesen werden, die unter Umständen eine Alternative zur Chemotherapie darstellen. Viele hochwirksame Medikamente wurden zugelassen, die zum Beispiel die Verständigung zwischen Krebszellen verhindern oder das Immunsystem gegen den Krebs stimulieren. Nur mit Hilfe des Wissens aus den klinischen Studien können Mediziner neue Medikamente im Alltag optimal einsetzen. Und nur so kann gewährleistet werden, dass jeder Patient die bestmögliche, in Studien etablierte Therapie erhält. Viele weitere klinische Studien zu neuen Medikamenten laufen bereits und werden die Möglichkeiten gegen den Krebs in den nächsten Jahren weiter verbessern.
In der Schulmedizin gab es in den vergangenen Jahren enorme Fortschritte in der Therapie des Lungenkrebses. Durch großen Forschungsaufwand konnten zahlreiche neue zielgerichtete Wirkmechanismen in klinischen Studien bewiesen werden, die unter Umständen eine Alternative zur Chemotherapie darstellen. Viele hochwirksame Medikamente wurden zugelassen, die zum Beispiel die Verständigung zwischen Krebszellen verhindern oder das Immunsystem gegen den Krebs stimulieren. Nur mit Hilfe des Wissens aus den klinischen Studien können Mediziner neue Medikamente im Alltag optimal einsetzen. Und nur so kann gewährleistet werden, dass jeder Patient die bestmögliche, in Studien etablierte Therapie erhält. Viele weitere klinische Studien zu neuen Medikamenten laufen bereits und werden die Möglichkeiten gegen den Krebs in den nächsten Jahren weiter verbessern.
Unser Dank geht an Boehringer Ingelheim, für die Unterstützung bei der Erstellung dieses Artikels und für die freundliche Genehmigung zur Veröffentlichung
04. Mai 2018 von csp
 Die europäische Patientenorganisation LuCE (Lung Caner Europe) stellte den zweiten LuCE Lungenkrebs-Report vor.
Die europäische Patientenorganisation LuCE (Lung Caner Europe) stellte den zweiten LuCE Lungenkrebs-Report vor.
Schwerpunkt des Reports sind Unterschiede im Zugang zu Diagnose und Behandlung von Lungenkrebs in Europa.
Nach der offiziellen Vorstellung am 07.November im EU-Parlament in Brüssel liegt der Report nun auch in deutscher Übersetzung vor.
Das Treffen im Brüsseler Parlamentsgebüde wurde geleitet von MEP Alojz Peterle, dem Sprecher der MAC-Gruppe (Members of Parlament against Cancer).
Den LuCE Report on LungCancer kann man hier als PDF Datei herunter laden:
06. April 2017 von csp
Am 20.März 2017 fand das erste LuCE Webinar statt, zum Thema Patientenvertretung im Hinblick auf den Zugang zu verschiedenen Therapieformen.
"Advocating for access to treatments. What should we know"
Der Mitschnitt des Webinars ist unten verlinkt.
Die Veranstaltung wurde auf English abgehalten, aber wir hoffen in Zukunft deutsche Untertitel anbieten zu können.
Sprecher sind:
Ananda Plate - Vorsitzende von "Myeloma Patient Europe" (MPE)
Tanja Cufer - Professorin für Onkologie an der Medizinischen Fakultät Ljubljana.
Stefania Vallone - Präsidentin von "Lung Cancer Europe" (LuCE)
Einführung und Vorstellung durch:
Diego Villalon - "Fundacion MAS QUE IDEAS" und "Lung Cancer Europe"
15. Februar 2017 von eingestellt von csp
mit freundlicher Genehmigung von Bristol-Myers Squibb.Immunonkologie - Neue Perspektive im Kampf gegen Lungenkrebs
Der Lungenkrebs zählt nach wie vor zu den häufigsten Krebserkrankungen. Insbesondere, wenn er spät erkannt wird, sind die Prognosen für die Patienten meist ungünstig. Seit Jahren arbeitet die Forschung daran, die Überlebenschancen für Patienten mit Lungenkrebs zu verbessern. Mittlerweile kommen je nach Art und Stadium des Tumors ganz verschiedene Therapiemöglichkeiten in Frage, um den Tumor aufzuhalten. Zu den klassischen Behandlungsansätzen gehören die Operation, die Bestrahlung und die Chemotherapie.1 Durch die Entwicklung neuer Medikamente kommen immer weitere Behandlungsoptionen hinzu, die - wenn auch teilweise nur in bestimmten Fällen - für Lungenkrebspatienten mit fortgeschrittener Erkrankung in Frage kommen.
Ein innovativer Ansatz in der Krebstherapie ist die sogenannte Immunonkologie. Immunonkologische Wirkstoffe zielen nicht darauf ab, Krebszellen direkt anzugreifen, sondern das Immunsystem im Kampf gegen den Krebs zu unterstützen und eine nach Möglichkeit dauerhafte Immunantwort gegen die Krebserkrankung aufzubauen. Somit unterscheidet sich die Immunonkologie grundsätzlich von anderen Behandlungsformen bei Krebserkrankungen.2
weiter lesenDas Immunsystem gezielt fördern
Die Vision, entartete Zellen mithilfe des körpereigenen Immunsystems abzuwehren und das Tumorwachstum aufzuhalten, hatten Forscher schon bereits am Anfang des 20. Jahrhunderts.3 Bis zur erfolgreichen Umsetzung dieser Idee sollten allerdings noch viele Jahre vergehen: Als bahnbrechend erwies sich dabei die Erkenntnis, dass unser Immunsystem nicht nur Eindringlinge wie Bakterien, Parasiten, Viren und andere Krankheitserreger erkennen und bekämpfen kann, sondern auch abnorme Zellen im eigenen Körper wie z. B. Tumorzellen.4,5
Das körpereigene Abwehrsystem ist als komplexes Netzwerk von unterschiedlichen Zellen, Geweben und Organen aufgebaut. Wichtiger Bestandteil des Immunsystems sind die T-Zellen. Sie gehören zu den weißen Blutkörperchen (Leukozyten) und sind diejenigen Immunzellen, die infizierte oder bösartige Zellen erkennen und neutralisieren können.4 Die meisten Tumorzellen "verraten" sich durch charakteristische Moleküle auf ihrer Oberfläche, sogenannte Antigene. Wird die Tumorzelle z. B. durch das Antigen als fremd erkannt, schlägt das Immunsystem zu.5 Tumorzellen können jedoch "Fluchtstrategien" entwickeln, die es ihnen ermöglichen, der Kontrolle des Immunsystems zu entgehen. Beispielsweise können sie die Aktivität von T-Zellen bremsen und verhindern, dass diese Krebszellen angreifen. Die Abwehrfunktion des Körpers gegen Krebszellen ist damit still gelegt - der Tumor kann wachsen und sich ungehindert im Körper ausbreiten.6 Genau hier setzt die immunonkologische Krebstherapie an.
Das Wirkprinzip der Immunonkologie
Als therapeutisches Angriffsziel dienen Schlüsselstellen zur Regulierung des Immunsystems, die sogenannten Immun-Checkpoint-Moleküle. Im Normalfall dienen sie dazu, die Aktivität von T-Zellen einzuschränken, sodass gesundes Gewebe vor einer übermäßigen Reaktion von T-Zellen geschützt werden kann. Bei Krebspatienten ermöglicht die therapeutische Blockade der Immun-Checkpoint-Moleküle durch "Immun-Checkpoint-Modifier" eine verstärkte und dauerhafte Aktivierung von T-Zellen. Das Immunsystem bleibt aktiv und die länger andauernde Immunreaktion ermöglicht eine verbesserte Bekämpfung von Tumorzellen. Der Therapieansatz der Immun-Checkpoint-Blockade zielt somit in erster Linie auf eine Reaktivierung des Immunsystems ab.2,4
Immun-Checkpoint-Molekül PD-1
Einer der Schlüsselmechanismen, der durch einen Immun-Checkpoint-Modifier beeinflusst werden kann, ist der sogenannte PD-1 (Programmed Death 1)-Signalweg. Zu diesem Signalweg gehören der auf T-Zellen vorhandene Rezeptor PD-1 und sein "Gegenstück" PD-L1 - ein Molekül, das von Körperzellen gebildet wird. Eine Wechselwirkung zwischen PD-1 und PD-L1 signalisiert T-Zellen, nicht anzugreifen. So wird eine übermäßige Immunreaktion verhindert - eine Sicherheitsfunktion des Körpers. Tumorzellen sind jedoch ebenfalls in der Lage, PD-L1 zu bilden und als irreführendes Signal einzusetzen. So sind auch Tumorzellen vor dem Angriff der T-Zellen sicher. In der immunonkologischen Therapie werden sogenannte PD 1-Hemmer eingesetzt, um diesen Vorgang zu blockieren. Die Tumorzelle kann die T-Zellen so nicht mehr deaktivieren.7
Wer kann schon heute von der immunonkologischen Krebstherapie profitieren?
Bei Lungenkrebs richten sich die Therapieoptionen unter anderem nach den unterschiedlichen Krebsformen: Etwa 15 Prozent aller Fälle macht die kleinzellige Form des Lungenkrebses aus - nach der englischen Bezeichnung "small cell lung cancer" (kleinzelliges Lungenkarzinom) auch SCLC abgekürzt. Bei der großen Mehrheit aller Lungenkrebsfälle - zu 85 Prozent - handelt es sich um das nicht-kleinzellige Lungenkarzinom ("non-small cell lung cancer", NSCLC).8 Die Unterscheidung dieser beiden Tumortypen erfolgt mikroskopisch anhand von Gewebeproben.
Die immunonkologische Therapie mit einem PD-1-Hemmer kommt derzeit bei erwachsenen NSCLC-Patienten in Frage, die zuvor eine Chemotherapie erhalten haben.9 Ziel der Forschung ist es, die Immunonkologie in Zukunft noch mehr Krebspatienten zur Verfügung zu stellen.
Chancen und Risiken der immunonkologischen Therapie
Derzeit werden immunonkologische Wirkstoffe bereits bei Lungenkrebs, schwarzem Hautkrebs oder Nierenkrebs eingesetzt.9,10 Bei vielen weiteren Krebsarten wird diese Therapiemöglichkeit noch in klinischen Studien erforscht. Besonderes Augenmerk der Wissenschaftler liegt darauf, in Zukunft genauere Aussagen darüber treffen zu können, welche Patienten am besten von der Therapie profitieren.11
Bisherige Studien liefern Hinweise dafür, dass die immunonkologische Behandlung bei NSCLC-Patienten, die auf die Therapie ansprechen, einen länger anhaltenden Stillstand der Tumorerkrankung ermöglichen kann.12-14 Die Studienlage zeigt in diesem Zusammenhang auch eine Stabilisierung oder Besserung der Krankheitssymptome für einen Teil der Patienten an. Auch die Verträglichkeit immunonkologischer Therapien ist bei Lungenkrebspatienten im Allgemeinen gut - insbesondere im Vergleich zur Chemotherapie.12-14 Dennoch ist auch die immunonkologische Therapie nicht frei von Nebenwirkungen. Da sie den gesamten Organismus zur Bekämpfung der Erkrankung mit einbezieht, können u. a. Nebenwirkungen auftreten, die durch eine verstärkte Aktivität des Immunsystems bedingt sind. Ein sogenanntes überschießendes Immunsystem, wie bei Autoimmunerkrankungen oder Allergien, kann auch gesunde Körperzellen angreifen. In der Regel sind solche immunvermittelten Nebenwirkungen gut beherrschbar, wenn sie umgehend behandelt werden. Hier ist es wichtig, dass die Patienten mitarbeiten und mögliche Beschwerden unverzüglich an einen Facharzt mit Erfahrung in der Behandlung mit immunonkologischen Wirkstoffen melden - auch wenn sie dem ersten Anschein nach harmlos erscheinen. Dieser kann die Beschwerden einschätzen und bei Bedarf eine geeignete Behandlung einleiten.15
Bei spezifischen Fragen zur immunonkologischen Therapie sollten sich Patienten daher immer an einen Onkologen oder einen Krebsspezialisten der jeweiligen Fachgruppe, z. B. Pneumoonkologen, wenden.
Weitere Informationen zur Immunonkologie und zum Lungenkarzinom finden Sie zudem unter:
www.krebs.de www.krebsgesellschaft.de www.krebsinformationsdienst.de www.krebshilfe.de www.lungenstiftung.de
Stand: 20.07.2016
Text: Dr. Yuri Sankawa
Referenzen
1. DeVita VT, Rosenberg SA. Two hundred years of cancer research. N Engl J Med 2012;366(23):2207-14.
2. Pardoll DM. The blockade of immune checkpoints in cancer immunotherapy. Nat Rev Cancer 2012;12(4):252-64.
3. Ehrlich P. On immunity with special reference to cell life: croonian lecture. In: Himmelweit B, eds. The collected papers of Paul Ehrlich, Vol. II: Immunology and cancer research. London: Pergamon; 1956.
4. Borghaei H, Smith MR, Campbell KS. Immunotherapy of cancer. Eur J Pharmacol 2009;625(1-3):41-54.
5. American Cancer Society. What is cancer immunotherapy? Verfügbar unter:
http://www.cancer.org/treatment/treatmentsandsideeffects/treatmenttypes/immunotherapy/immunotherapy-what-is-immunotherapy. Abgerufen am 13.06.2016.
6. Frumento G, Piazza T, Di Carlo E, Ferrini S. Targeting tumor-related immunosuppression for cancer immunotherapy. Endocr Metab Immune Disord Drug Targets 2006;6(3):233-7.
7. Helissey C, Champiat S, Soria J-C. Immune checkpoint inhibitors in advanced nonsmall cell lung cancer. Curr Opin Oncol 2015;27(2):108-17.
8. DGHO Deutsche Gesellschaft für Hämatologie und Medizinische Onkologie e. V. Lungenkarzinom, nicht-kleinzellig (NSCLC) - Onkopedia. Verfügbar unter:
https://www.onkopedia.com/de/onkopedia/guidelines/lungenkarzinom-nicht-kleinzellig-nsclc/@@view/html/index.html. Abgerufen am 19.04.2016.
9. Fachinformation Opdivo®. Stand Mai 2016.
10. Fachinformation Keytruda®. Stand Februar 2016.
11. American Cancer Society. What"s new in cancer immunotherapy research?. Verfügbar unter: http://www.cancer.org/treatment/treatmentsandsideeffects/treatmenttypes/immunotherapy/immunotherapy-whats-new-immuno-res. Abgerufen am 09.05.2016.
12. Borghaei H, Paz-Ares L, Horn L, et al. Nivolumab versus docetaxel in advanced nonsquamous non-small-cell lung cancer. N Engl J Med 2015;373(17):1627-39.
13. Brahmer J, Reckamp KL, Baas P, et al. Nivolumab versus docetaxel in advanced squamous-cell non-small-cell lung cancer. N Engl J Med 2015;373(2):123-35.
14. Herbst RS, Baas P, Kim D-W, et al. Pembrolizumab versus docetaxel for previously treated, PD-L1-positive, advanced non-small-cell lung cancer (KEYNOTE-010): a randomised controlled trial. The Lancet 2016;387(10027):1540-50.
15. Oppel-Heuchel H, Grimm M-O. Therapiemonitoring und Nebenwirkungsmanagement bei PD-1/PD-L1-Immuncheckpoint-Inhibition. Urol 2016;55(5):677-90.
10. Dezember 2016 von csp
 Am 16.11.2016, stellte die europäische Patientenorganiation LuCE (Lung Caner Europe) die erste Ausgabe des "LuCE Reports on Lung Cancer" in Brüssel vor.
Am 16.11.2016, stellte die europäische Patientenorganiation LuCE (Lung Caner Europe) die erste Ausgabe des "LuCE Reports on Lung Cancer" in Brüssel vor.
Zusammen mit ELC (Association on European Cancer Leagues) hat LuCE anlässlich der Weltlungenkrebstags ein Treffen mit Abgeordneten des EU Parlaments organisiert, dass unter dem Thema "Unterschiede in der Behandlung von Lungenkrebs in Europa" stand.
Das Treffen im Brüsseler Parlamentsgebüde wurde geleitet von MEP Alojz Peterle, dem Sprecher der MAC-Gruppe (Members of Parlament against Cancer).
Den LuCE Report on LungCancer kann man hier herunter laden:
14. August 2016 von csp
Das Uniklinikum Regensburg führt eine Studie zur Rezidiv-Therapie beim Nicht-Kleinzelligen Bronchialkarzinom durch, bei der eine neuartige Therapiestrategie verfolgt wird.
Die Studie randomisiert eine komplett orale, am Tumor regulativ wirksame Therapie, gegen den Standard, einer Nivolumab-Therapie. Erste Ergebnisse sind sehr vielversprechend.
Die Studie wird an den im Flyer angeführten Zentren durchgeführt. Gerne stehen Ihnen diese Zentren beratend zur Verfügung. Oder schreiben Sie uns unter info@lungenkrebs-bw.de
 Studie zur Rezidiv-Therapie beim Nicht-Kleinzelligen Bronchialkarzinom
Studie zur Rezidiv-Therapie beim Nicht-Kleinzelligen Bronchialkarzinom
14. August 2016 von csp
das Institut für Allgemeinmedizin und interprofessionelle Versorgung des Universitätsklinikums Tübingen und die Abteilung Allgemeinmedizin und Versorgungsforschung des Universitätsklinikums Heidelberg arbeiten an der der gemeinsamen Studie
"Komplementärmedizin in der Nachsorge onkologischer Patienten".
Dafür sollen sowohl mit Patienten als auch mit Hausärzten Interviews geführt werden.
Ziel der Studie ist es, die Nachsorge von onkologischen Patienten zu verbessern und herauszufinden, inwieweit Patienten von komplementärmedizinischen Beratungsangeboten in der Hausarztpraxis profitieren können. Ziel ist auch die Entwicklung eines Beratungsleitfadens für die hausärztliche Praxis.
Über unten stehenden Link finden Sie die wichtigsten Informationen zur Studie zusammengestellt.
Studie "Komplementärmedizin in der Nachsorge onkologischer Patienten" der Uni Tuebingen
Kontaktdaten entnehmen Sie bitte ebenfalls dem Link, wenn Sie an einer Teilnahme interessiert sind. Oder schreiben Sie uns unter info@lungenkrebs-bw.de und wir leiten Ihre Anfrage weiter
Für Ihre Teilnahme erhalten Sie eine Aufwandsentschädigung.
25. November 2015 von csp
 Als Betroffener haben Sie mit dem kostenfreien Service
Als Betroffener haben Sie mit dem kostenfreien Service
viomedo
eine benutzerfreundliche Möglichkeit, nach Studien im Umkreis ihres Wohnortes zu suchen, die zur Ihrem persönlichen Krankheitsbild passen könnten.
12. August 2015 von csp
Die folgenden Interviews wurden von der europäischen Patientenvertretung Lung Cancer Europe anlässlich der European Lung Cancer Conference im April 2015 in Genf geführt. Zu Wort kommen 4 europäische Spezialisten der Themenbereiche "Lungenkrebs Früherkennung" und "Immuntherapie". Die Interviews sind in Englisch und wurden nachträglich mit deutschen Untertiteln versehen.
Die YouTube Videos werden in Popup-Fenstern geöffnet
22. Juli 2015 von csp
Stellungnahme des Bundesverbandes Lungenkrebs e.V. zu dem Artikel "Helfer mit Hintergedanken" aus der Apotheken Umschau 1. November 2014.
Dieser Stellungnahme schließen wir uns als Landesverband in komplettem Umfang an.

"Helfer mit Hintergedanken"
Stellungnahme des Bundesverbandes Selbsthilfe Lungenkrebs e. V.
Der Vorwurf, Selbsthilfegruppen seien aufgrund ihrer Verbindungen zur Pharmaindustrie nicht unabhängig, ist alt und wird immer wieder kontrovers diskutiert. Schon in dem 2010 erschienenen Buch "Patient im Visier - Die neue Strategie der Pharmakonzerne" ist die Thematik kritisch beleuchtet worden. Gerade weil das Problem bekannt ist, kommt es darauf an, Pauschalurteile zu vermeiden und differenziert zu argumentieren. Der Bundesverband Selbsthilfe Lungenkrebs e. V. möchte sich deshalb gern aus seiner Sicht zur Thematik äußern.
In Deutschland erkranken pro Jahr mehr als 50.000 Menschen neu an Lungenkrebs. Er ist nach Darm-, Prostata- und Brustkrebs eine weit verbreitete Krebserkrankung. Und statistisch betrachtet versterben von sechs Betroffenen fünf. Lungenkrebs stellt damit die häufigste zum Tode führende Krebserkrankung dar. Angesichts dieser deprimierenden Ausgangslage verwundert es nicht, dass jahrzehntelang keine Selbsthilfeaktionen bei Lungenkrebserkrankten zustande kamen. Auch die zuständigen Fachgesellschaften wie z. B. die Deutsche Krebsgesellschaft oder die Deutsche Krebshilfe starteten keine Initiativen. Als Bundesverband Selbsthilfe Lungenkrebs e. V. stellen wir deshalb ausdrücklich fest: Ohne das Engagement großer Pharmakonzerne hätte sich die Lungenkrebs-Selbsthilfe in Deutschland nicht weiter entwickeln können.
Hat die Lungenkrebs-Selbsthilfe damit ihre Unabhängigkeit verloren? Wenn man die beschriebene Ausgangslage betrachtet, hat sie es nicht. Denn um es so deutlich zu sagen, wie es ist: Nur unter ökonomischen Aspekten sind Lungenkrebspatienten für die Pharmaindustrie weiterhin nur bedingt interessant. Sie sind eben häufig keine Patienten mit einer chronischen Langzeiterkrankung, im Gegenteil, die Überlebenszeiten bei vielen Betroffenen sind extrem kurz.
Der Bundesverband Selbsthilfe Lungenkrebs e. V. sieht deshalb in der Zusammenarbeit mit der Pharmaindustrie kein Fehlverhalten, für das er sich auch noch entschuldigen müsste. Wir sind den einzelnen Unternehmen gegenüber sogar explizit dankbar und empfehlen den Kritikern dringend, ehrliche und offene gemeinsame Diskussionen zu führen. Hier ist die gesamte Gesundheitspolitik gefragt, nicht nur, wie in dem Artikel "Helfer mit Hintergedanken" recht einseitig dargestellt, die Pharmaindustrie und die Selbsthilfegruppen.
Der Vorstand des Bundesverbandes Selbsthilfe Lungenkrebs e. V.